Nahrungsverweigerung bei Demenzkranken
Christian Kolb ist Diplom-Pflegewirt und er war Pflegewissenschaftler am Institut für Biomedizin des Alterns in Nürnberg. Er ist Autor zahlreicher Fachartikel und Bücher zum Thema Demenz, Pflege und Palliative Care. Kolb engagiert sich zudem in verschiedenen Organisationen und Gremien im Bereich der Altenpflege, Ernährungsmedizin, inkl. dem „Expertenstandard für Ernährungsmanagement“ in der Pflege. In seinem ersten Buch „Nahrungsverweigerung bei Demenzkranken“, erschienen 2003, beschäftigte er sich mit den Ursachen, Auswirkungen und dem Umgang mit dem Phänomen der Nahrungsverweigerung bei Menschen mit Demenz.
Inzwischen ist er nicht mehr in diesem Bereich tätig. Dieser Blog steht aber weiterhin der Öffentlichkeit zur Verfügung.
Ernährung in der Pflege
Die Ernährung im Alter spielt eine wichtige Rolle für die Gesundheit und das Wohlbefinden von älteren Menschen. Im Alter ändern sich die körperlichen Bedürfnisse und die Fähigkeit, Nährstoffe aufzunehmen, was zu einem erhöhten Risiko für Mangelernährung führen kann. Eine ausgewogene Ernährung mit ausreichender Zufuhr von Eiweiß, Vitaminen und Mineralstoffen sowie ausreichend Flüssigkeitszufuhr ist daher besonders wichtig.
Mangelernährung in Pflegeheimen: Jeder zweite oder zwei von Hundert? Teil 2
Teil 2: Wissenschaft sponsored by ... Im ersten Teil meiner Serie Mangelernährung in Pflegeheimen habe ich Presseartikel vorgestellt, die Mangelernährung bei Senioren und pflegebedürftigen Menschen thematisieren und Informationen reißerisch darstellen. Es stellt sich...
Mangelernährung in Pflegeheimen: Jeder zweite oder zwei von Hundert? Teil 1
Teil 1: Die Schreckensvision der Presse Es gibt in den letzten Jahren immer wieder Initiativen gegen Mangelernährung bei pflegebedürftige Menschen. Verfolgt man seit Jahren die "Ernährungsszene" (Ernährungsmafia wäre nicht neutral) rund um die gebrechlichen Senioren,...
Ernährung in der häuslichen Pflege Demenzkranker
Broschüre der Deutschen Alzheimer Gesellschaft e. V. Die Broschüre „Ernährung in der häuslichen Pflege von Menschen mit Demenz“ der "Deutsche Alzheimer Gesellschaft e. V." ist als Neuauflage erschienen. Die Broschüre von Wojnar und Perrar soll Angehörigen dabei...
Ernährung am Lebensende
Die Ernährung am Lebensende spielt eine wichtige Rolle für die Lebensqualität und das Wohlbefinden von sterbenden Menschen. Im fortgeschrittenen Stadium von schweren Erkrankungen oder im Hospiz kann das Essen und Trinken jedoch zu einer großen Belastung werden. In dieser Phase geht es oft nicht mehr um eine ausgewogene Ernährung, sondern um das Linderung von Symptomen wie Schmerzen oder Übelkeit. Hier können palliative Maßnahmen wie die Gabe von Schmerzmedikamenten, Infusionen oder Sondenkost unterstützend wirken. Die individuellen Bedürfnisse und Wünsche des Patienten stehen dabei im Vordergrund, um ihm ein würdevolles Sterben zu ermöglichen.
Rezension: Sterbefasten von zur Nieden
Sterbefasten-Eine Fallbeschreibung Zuerst das Fazit zum Buch "Sterbefasten" von Christiane zur Nieden: Es wird eindrucksvoll beschrieben, wie eine Familie den freiwilligen Verzicht auf Nahrung und Flüssigkeit, ihrer betagten Mutter begleitet. Sie hat sich bewußt (ich...
Mein letzter öffentlicher Vortrag beim MDK-Bayern
Ernährung und Nahrungserweigerung am Lebensende –Ethische und rechtliche Aspekte bei Menschen mit Demenz von Christian Kolb am 28.11.2013 Dies ist die Präsentation meines letzten öffentlichen Vortrag Nahrungsverweigerung bei Demenz im November 2012 zur Vorstellung der...
Palliativpflege braucht Zeit und Personal
Dokumentation schützt keine Menschenwürde - es braucht Zeit und Personal Palliativpflege - Die DGP (Deutsche Gesellschaft für Palliativmedizin) veröffentlicht am Mittwoch, dem 28. Januar 2015 eine Pressemitteilung, in der sie ihre Forderung nach einer angemessenen...
Wissenschaft
Die Forschung der Ernährung im Alter beschäftigt sich mit der Verbesserung der Ernährungssituation älterer Menschen. Dabei werden verschiedene Aspekte wie die Auswirkungen der Ernährung auf die Gesundheit, die Nährstoffbedarfe im Alter sowie Ernährungsstrategien zur Prävention von Erkrankungen untersucht. Ein Fokus liegt auf der Vermeidung von Mangelernährung im Alter sowie der Optimierung der Ernährung bei bestimmten Erkrankungen wie Demenz oder Diabetes.
Einsatz von Künstlicher Intelligenz im Ernährungsmanagement zur Verbesserung der Versorgung von Demenzpatienten
Einsatz von Künstlicher Intelligenz im Ernährungsmanagement zur Verbesserung der Versorgung von Demenzpatienten Die interdisziplinäre Zusammenarbeit im Pflegebereich ist entscheidend für die Gewährleistung einer optimalen Versorgung. Insbesondere bei der Ernährung von...
Pflegekräfte interpretieren Nahrungsverweigerung unterschiedlich
Nahrungsverweigerung bei Demenzkranken Alzheimer im Endstadium, was will der Mensch uns mitteilen Je weiter die Demenz voranschreitet, um so mehr verlieren Menschen mit Demenz die Fähigkeit, verbal zu kommunizieren. Wobei Menschen mit Alzheimer im Endstadium uns immer...
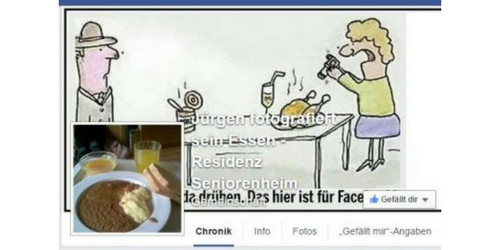
Jürgen fotografiert sein Essen – plötzlich haben „Alle“ ein Problem
Ausführungen eines Trittbrettfahrers Was ist passiert? Pflegeheimbewohner Jürgen (es könnte auch Helga, Franz oder Charlotte sein) fotografiert seine angebotenen Mahlzeiten. Die Bilder schickt er zu einer "Bekannten" nach Österreich, die diese auf Facebook...
Bücher und Broschüren
Rezension: Sterbefasten von zur Nieden
Sterbefasten-Eine Fallbeschreibung Zuerst das Fazit zum Buch "Sterbefasten" von Christiane zur Nieden: Es wird eindrucksvoll beschrieben, wie eine Familie den freiwilligen Verzicht auf Nahrung und Flüssigkeit, ihrer betagten Mutter begleitet. Sie hat sich bewußt (ich...
Standardwerk zu „Ernährung im Alter“
Ernährung im Alter erschienen im De Gruyter-Verlag, erschienen als Band 4 in der Reihe: Praxiswissen Gerontologie und Geriatrie kompakt. Frau Professor Volkert gehört seit Jahren zu den führenden Wissenschaftlerinnen auf dem Gebiet der Ernährung im Alter. Gemeinsam...
Ernährung in der häuslichen Pflege Demenzkranker
Broschüre der Deutschen Alzheimer Gesellschaft e. V. Die Broschüre „Ernährung in der häuslichen Pflege von Menschen mit Demenz“ der "Deutsche Alzheimer Gesellschaft e. V." ist als Neuauflage erschienen. Die Broschüre von Wojnar und Perrar soll Angehörigen dabei...